بسم رب المهدی(عج)
از آنجایی که تست های بیوشیمیایی در تشخیص و مدیریت بیماری دیابت نقش اساسی دارند، تعداد زیادی از آنها در ارزیابی بیماری توسط خود بیمار انجام می گیرد(POCT)
Point of care Testing) POCT) به معنای آزمایش های قابل انجام در بالین بیمار است که به عنوان غربالگری در موارد زیر قابل استفاده می باشد:
این گونه آزمایش ها نقشی در تشخیص دیابت ندارند و تنها در مدیریت بیماری(کنترل عوارض احتمالی آن) قابل استفاده هستند.
آزمایش های POCT که در مدیریت دیابت مورد استفاده قرار می گیرند شامل:
الف) چارت قند روزانه( SMBG یا Self-monitoring of blood glucose )
بیماران وابسته به انسولین، بر اساس توصیه آکادمی ملی بیوشیمی بالینی، باید طبق یک برنامه دوره ای، حداقل 3بار در روز کنترل شوند. مفید ترین حالت، اندازه گیری قند خون که توسط WHO پیشنهاد شده با هفت نمونه در روز به ترتیب زیر است:
-
در حالت ناشتایی
-
90دقیقه بعد از ناشتایی
-
قبل از نهار
-
90 دقیقه بعد از نهار
-
قبل از شام
-
90 دقیقه بعد از شام
-
قبل از رفتن به رختخواب
گاهی لازم است به منظور جلوگیری از بروز هایپوگلیسمی شبانه، ساعت 3 نیمه شب نیز نمونه دیگری اندازه گیری گردد تا بتوان به یک پروتکل انسولین درمانی صحیح رسید.
خودارزیابی در دیابت تیپ یک فقط در صورت رعایت نکات زیر، مفید خواهد بود:
-
با دستگاههایی با کیفیت بالا و خصوصیات قابل قبول، انجام پذیرد.
-
نحوه استفاده از دستگاه و چگونگی ارزیابی نتایج، باید بطور کامل و دقیق آموزش داده شود تا بیمار بتواند میزان انسولین خود را تنظیم نماید.
-
خود ارزیابی باید با درمان مناسب همراه باشد تا نتیجه بخش باشد.
بیمارانی که دسترسی به این دستگاه ها را ندارند، باید طبق پروتکل، چهار بار در روز( صبح بعد از بیدار شدن از خواب، قبل از هر غذای ناهار و شام و قبل از رفتن به خواب) از آزمایش قند ادرار استفاده کنند.
بر اساس توصیه انجمن دیابت آمریکا(ADA)، آزمایش خود ارزیابی بر قند خون (SMBG) جزئی تفکیک ناپذیر از درمان دیابت می باشد و مانیتورینگ دقیق گلوکز خون از طریق SMBG بهترین و اجرایی ترین روش برای تنظیم دوز انسولین می باشد.
لازم به ذکر است که در دیابت نوع 2، مدارک کافی به نفع یا بر ضد استفاده از SMBG ارائه نشده و مدارک موجود نیز متناقضند.
ب) Hb A1C
Hb A1C که متوسط قند 2 تا 3 ماهه گذشته بیماران را نشان می دهد، به عنوان معیاری به منظور کنترل غلظت قند خون بیمار و تضمین ریسک ابتلا به عوارض ناشی از دیابت، استفاده می شود. در یک مطالعه رتروسپکتیو در میان بیمارانی که به کلینیک مراجعه کرده بودند، میزان متوسط Hb A1C خون آنهایی که با روش POCT به نتیجه فوری دست یافته بودند، نسبت به کسانی که نتایج خود را چند روز بعد، از آزمایشگاه مرکزی دریافت کرده بودند بطور قابل ملاحظه ای پایین تر بود.
اگرچه هزینه POCT برای Hb A1C بسیار بیشتر از سرویس های آزمایشگاهی است، با اینحال استفاده از این تسهیلات میزان مراجعه بیمار به کلینیک را کاهش داده است.
تعداد دفعات اپتیمم برای اندازه گیری Hb A1C با POCT مشخص نیست، ولی اندازه گیری آن را توسط سرویس های آزمایشگاهی بین 2تا 4 بار در سال توصیه می کنند. البته لزوما تعداد دفعات در افراد با غلظت های مختلف Hb A1C تغییر می کند.
ج) کتون ها
ترکیبات کتونی خون شامل: 1-استون ۲ - اسید استو استیک 3- بتا هیدروکسی بوتیریک( BOHB ) می باشد.
تست های POCT در اندازه گیری BOHB سرم، مارکر بهتری نسبت به نوارهای ادراری (UKB) در ارزیابی کتوزیس است. افزایش BOHB نشانه خاص در کتواسیدوز دیابتی (DKA ) به شمار می آید و مانیتورینگ کتون های سرمی در منزل برای افراد تحت استرس ( از جمله ابتلا به بیماری های عفونی، التهابی ، قلبی و ...) جهت پیشگویی زود هنگام احتمال یک حمله DKA قبل از بروز علائم کلینیکی بطور قطع توصیه می گردد. منبع: ویژه نامه دیابت/کنگره آزمایشگاه و بالین۱۳۹۰
برچسبها:
غربالگری و کنترل دیابت,
تست های POCT
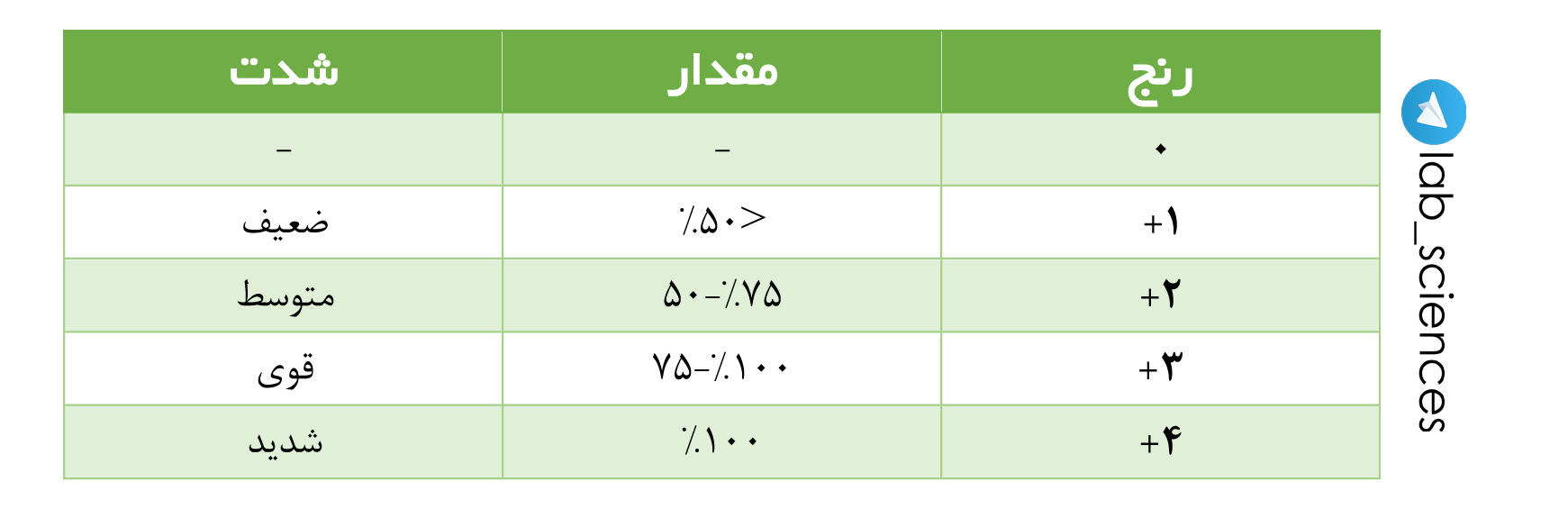
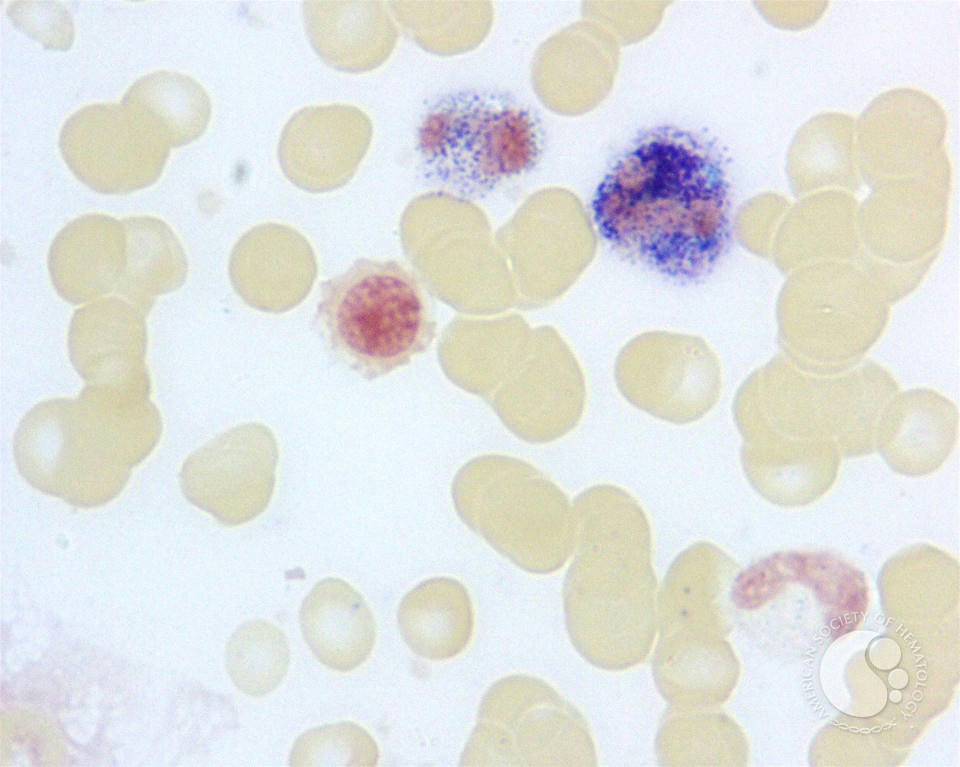
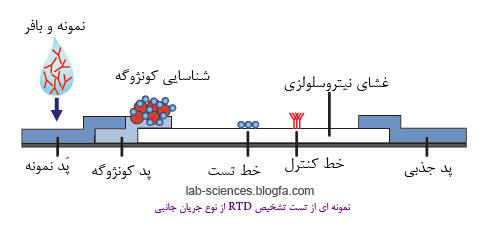

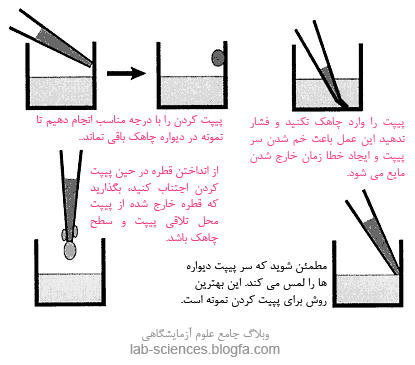



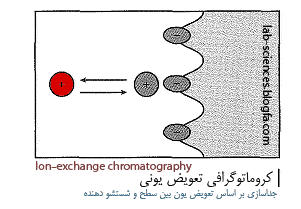 |جداسازي پروتئين در كروماتوگراف به دو كلاس شيميايي و فيزيكي دسته بندي مي شود و شامل : تعويض يوني ، تفكيك كردن ، جذب سطحي ، انتخاب بر اساس اندازه و مكانيسم پيوستگي مي باشد . در مراحل اوليه پيدايش كروماتوگرافي علوم آزمايشگاهي ها از دو روش تغيير يوني و همچنين مكانيسم تفكيكي يا پارتيشني استفاده مي كردند .
|جداسازي پروتئين در كروماتوگراف به دو كلاس شيميايي و فيزيكي دسته بندي مي شود و شامل : تعويض يوني ، تفكيك كردن ، جذب سطحي ، انتخاب بر اساس اندازه و مكانيسم پيوستگي مي باشد . در مراحل اوليه پيدايش كروماتوگرافي علوم آزمايشگاهي ها از دو روش تغيير يوني و همچنين مكانيسم تفكيكي يا پارتيشني استفاده مي كردند . 