
|الایزا به علت حساسیت زیادی که به محیط و هم چنین خطاهای کاربری دارد تستی است که نیازمند دقت و حساسیت بیشتری است. گاهی این خطاها ناشی از خود ما و یا گاهی ناشی از ریجنت ها و موادی هست که برای این منظور مورد استفاده قرار می دهیم. در زیر به بررسی برخی از این خطاها و همچنین انتخاب بهترین راه حل می پردازیم.بیشترین میزان خطا در الایزا مربوط به تکنیسن است چون در حد میکرولیتری و حجم کمتر تست انجام می گیرد. همه خطاهای الایزا مربوط به اپراتور نیست و محلول هاو همچنین موادی که در الایزا مورد استفاده قرار می گیرند گاهی باعث خطا می شوند. آلودگی سر پیپت ها و همچنین ریجنت ها با میکروارگانیسم ها یکی از این دلایل است. یکی از خطاهای رایج انتخاب طول موج اشتباه است! اگر چاهک دارای رنگ شدید یا متوسطی باشد ولی میزان OD آن کمتر از یک باشد باید طول موج بررسی شود. برای کارهای حساس الایزا بهتر است که از آب سه بار مقطر شده استفاده شود
*بعد از سی دقیقه انکوبه کردن، مقدار رنگ خیلی کم و یا اصلا قابل مشاهده نیست مشکل می تواند از سوبسترا باشد:
- هیدروژن پر اکسید اضافه نشده است آن را چک کنید.
- محلول استوک هیدروژن پراکسید غیر فعال است آن را دوباره تیتر کنید.
- بافر بلاک کننده در مرحله جذب آنتی زن اضافه شده است آن را بررسی کنید.
- رقعت نامناسب هیدروژن پراکسیداز آن را چک کنید.
*رنگ در سراسر صفحه(پلیت)
- کونژوگه خیلی قوی است، رقعت را بررسی کنید.
- کونژوگه با ماده ای غیر از ماده اصلی واکنش داده است، با کنترل مناسب بررسی شود.
- عوامل سرم در سرم حرارت داده شده، نمونه سرم را حرارت ندهید.
*رنگ تکه تکه
- پوشش ضعیف و متغیر ریجنت با پلیت، بافر پوششی (coating buffer) و همچنین یک دستی رسوب بررسی شود.
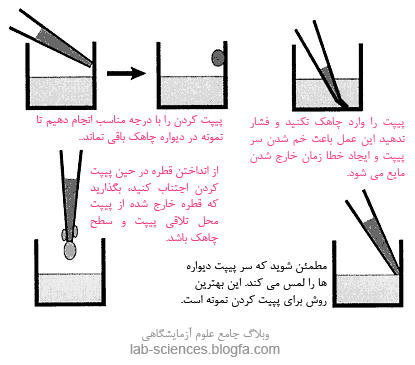
- وجود جباب در حین پیپت کردن، اجتناب کردن از شستشو و پیپتینگ شدید
- صفحات معیوب یا صفحات غیر الایزا، استفاده از پلیت های مناسب و استاندارد
- میکس ناکافی ریجنت و نمونه، اطمینان از میکس کافی نمونه.
- رقعت ها به صورت ناقص انجام گرفته است، کالیبره کردن پیپت، دقت در پیپت کردن
- شستشوی ناکافی، اجتناب از عدم استفاده از مواد شوینده در محلول شستشو، مطمئن شدن از عدم به دام افتادن حباب در دیواره
- کونژوگه قوی، دوباره تیتر کنید.
- غلظت بالای یکی از ریجنت ها، رقعت را بررسی کنید.
*گسترش رنگ با سرعت کم
- ضعیف بودن کونژوگه، تیتر مورد بازبینی قرار بگیرذ ذوباره تیتر کنید.
- آلودگی که باعث متوقت شدن فعالیت آنزیم می شود(مانند سدیم آزید برای پراکسیداز). از نگه دارنده های مناسب استفاده کنید.
- دمای پائین انکوبه، مطمئن شوید که دمای مناسب است.
- PH مناسب نیست، بررسی شود.
*خطاهای کلی غیر منتظره
- فرمت پلیت نامناسب است، بررسی شود.
- رقعت ها به صورت درست تهیه نشده اند.
- خطای واضح در پروتکل، بررسی شود.
- مقدار چشمی برابر با مقدار الایزا رید نیست، آلودگی بررسی شود، فیلتر ها چک شود، طول موج مناسب انتخاب شود.
منبع: کتاب The ELISA Guidebook
برچسبها: الایزا, خطای الایزا, خطای رایج در الایزا, اشتباه الایزا




